膝に水が溜まったら抜くべき?理学療法士が教える関節水腫の正しい理解と対処法【2026年版】
2026.04.23
健康について

「膝が腫れている気がする」「なんだか膝が重い」
そんな違和感を覚えたことはありませんか。もしかすると、それは膝に水が溜まっているサインかもしれません。
「水を抜くと癖になるって聞いたけど本当?」という不安の声もよく耳にします。この記事では、理学療法士の専門的視点から、膝に水が溜まる仕組みと正しい対処法をわかりやすく解説します。
💡 この記事について
この記事は一般的な健康情報を提供するものであり、個別の医学的診断や治療の代わりとなるものではありません。症状や不安がある場合は、必ず医療機関を受診してください。
目次
- そもそも「膝の水」って何?
- なぜ膝に水が溜まるのか
- 「水を抜くと癖になる」は本当?
- こんな症状は要注意|セルフチェック法
- 膝の水が溜まったときの治療の流れ
- 理学療法士が教える!膝を守るセルフケア
- よくある質問(FAQ)
- まとめ
そもそも「膝の水」って何?
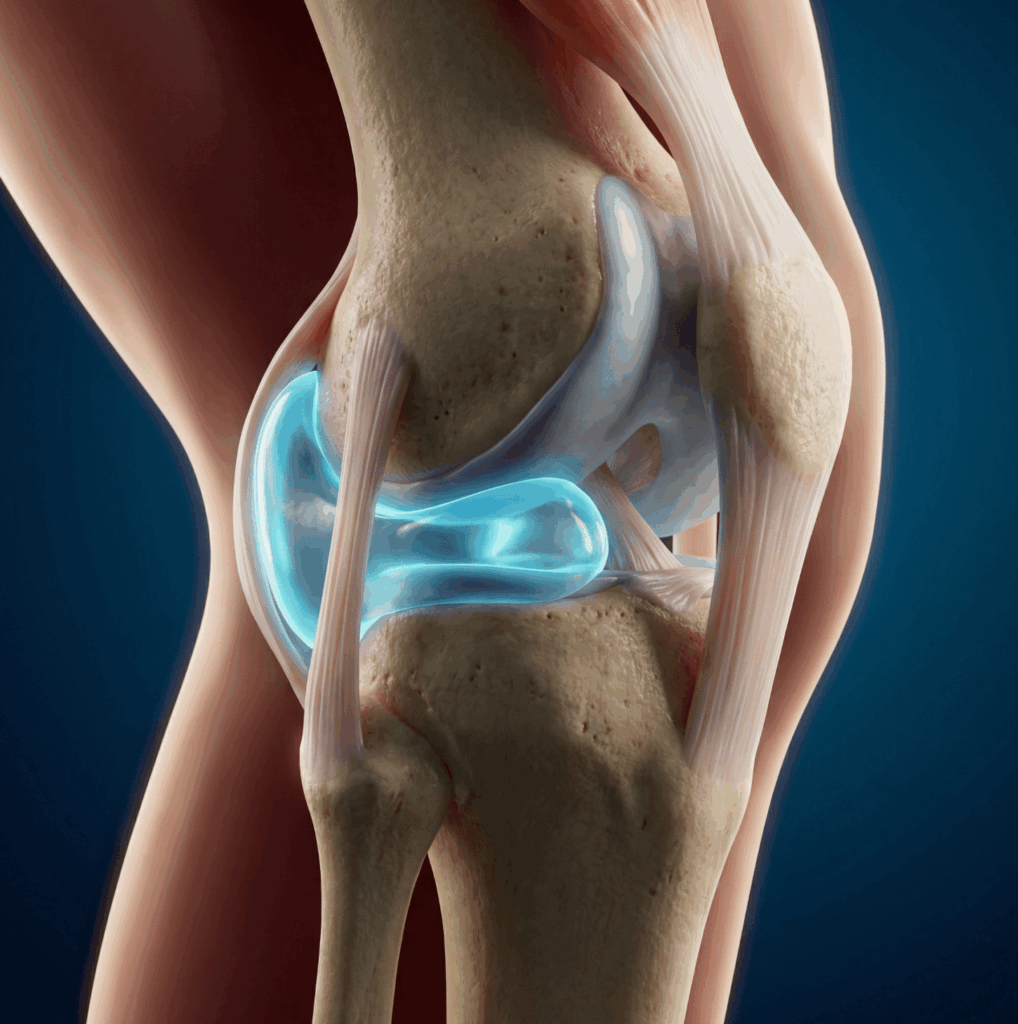
まず知っておいていただきたいのは、膝の中には元々「水」が存在するということです。
膝関節の内部には「関節液」と呼ばれる液体があります。これは関節の内側を覆う「滑膜(かつまく)」という薄い膜から分泌されています。正常な膝であれば、その量はわずか1〜3mL程度です。
この関節液には、大きく2つの役割があります。
1つ目は 潤滑油としての役割 です。骨と骨がスムーズに動くよう、摩擦を減らしてくれます。2つ目は 軟骨への栄養補給 です。軟骨には血管が通っていないため、関節液から栄養を受け取っているのです。
つまり、関節液は膝の健康を維持するために欠かせない存在です。問題になるのは、この関節液が異常に増えてしまった状態です。医学的には「関節水腫(かんせつすいしゅ)」と呼ばれます。
炎症が起きると、関節液の量は通常の10倍以上にまで増えることがあります。膝関節では30〜50mLに達することも珍しくありません。これが「膝に水が溜まった」状態です。
なぜ膝に水が溜まるのか
炎症が引き金になる
膝に水が溜まる直接的な原因は、滑膜の炎症 です。
何らかの原因で膝の内部に炎症が起きると、滑膜が関節液を大量に分泌します。いわば、体が膝を守ろうとする防御反応の一つです。しかし、分泌のスピードが吸収を上回ると、関節液がどんどん溜まっていきます。
わかりやすくイメージすると、水道の蛇口(分泌)と排水口(吸収)のバランスが崩れた状態です。蛇口を全開にしたまま、排水が追いつかなければ、水はあふれてしまいます。
炎症を引き起こす主な原因
膝に水が溜まる背景には、さまざまな疾患や状態があります。
変形性膝関節症 が最も多い原因です。加齢や体重の負荷によって膝の軟骨がすり減り、そのかけらが滑膜を刺激して炎症を引き起こします。日本では40歳以上の推定有病者数が約2,530万人にのぼると報告されています(ROAD研究)。
そのほかにも、半月板損傷や靭帯損傷 などのスポーツ外傷があります。関節リウマチ のような自己免疫疾患、痛風 や 細菌感染 も原因となります。
水が溜まるのは「結果」であり、その背後には必ず「原因」となる疾患や状態が存在します。だからこそ、原因を特定することが重要なのです。
「水を抜くと癖になる」は本当?

結論:誤解です
「膝の水を抜くと癖になるから抜かない方がいい」。これは非常によくある誤解です。
実際には、水を抜く処置そのものが癖を作るわけではありません。何度も水が溜まるのは、背景にある炎症が続いている からです。
例えるなら、雨漏りで床に溜まった水を拭いても、屋根の穴を修理しなければ、雨が降るたびにまた水が溜まります。水を拭いたことが原因で雨漏りが悪化するわけではありません。それと同じことです。
むしろ放置する方がリスクがある
関節液の中には炎症を引き起こす物質(サイトカインなど)が含まれています。水を抜かずに放置すると、この炎症物質がいつまでも関節内にとどまり、かえって炎症を長引かせる原因になりかねません。
また、水が溜まった状態が続くと関節内の圧力が上がり、膝の曲げ伸ばしがしづらくなります。動かさないことで周囲の筋力が低下し、さらに膝が不安定になるという悪循環に陥ることもあります。
医師から水を抜くことを提案された場合は、安心して処置を受けていただくことをおすすめします。大切なのは、水を抜いた後に なぜ溜まったのかという根本原因にアプローチする ことです。
こんな症状は要注意|セルフチェック法
膝に水が溜まっているかどうか、ご自身で簡単に確認できる方法があります。
膝蓋骨浮遊テスト(セルフチェック)
- 床に座って膝をまっすぐ伸ばします
- 片手で膝のお皿(膝蓋骨)の上側を軽く押さえます
- もう片方の手の指でお皿を上から軽く押してみます
- お皿が「プカプカ」と浮くような感覚があれば、水が溜まっている可能性があります
ただし、これはあくまで目安です。正確な診断には医療機関での検査が必要です。
こんな症状があったら早めに受診を
以下のような症状がある場合は、早めに整形外科を受診してください。
- 膝の腫れが左右で明らかに違う
- 膝が熱を持っている
- 曲げ伸ばしの際に強い痛みがある
- 膝が重だるく、突っ張る感じがある
- 痛みが1週間以上続いている
- しびれや麻痺を伴う
- 発熱がある
特に、急な腫れや強い痛み、発熱を伴う場合は感染症の可能性もあるため、できるだけ早く医療機関を受診してください。
膝の水が溜まったときの治療の流れ
まずは原因の特定
治療の第一歩は、なぜ水が溜まったのかを調べることです。
医療機関では問診・触診に加え、レントゲンやMRIなどの画像検査が行われます。また、関節穿刺(かんせつせんし)で水を抜き、その色や透明度を確認することで原因を推測することもあります。
| 関節液の色 | 推測される原因 |
|---|---|
| 黄色く透明 | 変形性膝関節症 |
| 褐色・赤色(血液混じり) | 半月板損傷、靭帯損傷、骨折 |
| 白く濁っている | 感染症、リウマチ、痛風 |
保存療法が基本
原因に応じて、以下のような治療が行われます。
薬物療法 として、消炎鎮痛薬(NSAIDs)の内服や外用、ヒアルロン酸やステロイドの関節内注射などがあります。
運動療法・リハビリテーション は、最新の「変形性膝関節症診療ガイドライン2023」(日本整形外科学会)でも推奨グレードAとして高く評価されています。膝を支える筋肉を強化し、関節の安定性を高めることで、炎症の再発予防にもつながります。
理学療法士による運動療法では、個々の状態に合わせた筋力トレーニングやストレッチ、動作指導を行います。「どの程度動かしてよいのか」「どんな運動が自分に合っているのか」が分からない方は、理学療法士に相談していただくと安心です。リペアルポでも、膝の痛みや関節の不調に対するリハビリを専門的にサポートしています。お気軽にご相談ください。
注目される再生医療という選択肢
近年、保存療法の新たな選択肢として 幹細胞治療・PRP(多血小板血漿)治療 が注目されています。
変形性膝関節症や半月板損傷など、膝に水が溜まる原因となる疾患に対して、保存療法で十分な改善が得られない場合に幹細胞・PRP治療が検討されることがあります。2024年に発表されたESKA-ICRSコンセンサスでも、運動療法や薬物療法を行った上で効果が不十分な場合の選択肢として位置づけられています。
ただし、効果には個人差があり、重度の変形がある場合には適応外となることもあります。また、再生医療だけで完結するものではなく、リハビリとの併用が重要です。
リペアルポでは、隣接する再生医療専門クリニック「リペアセルクリニック」と連携しています。PRP治療後のリハビリサポートも含め、膝の痛みに対する総合的なケアをご提供しています。再生医療にご興味のある方は、リペアルポの再生医療関連ページをご覧ください。
理学療法士が教える!膝を守るセルフケア
ここでは、日常生活で取り入れやすいセルフケアの方法をご紹介します。ただし、痛みが強い場合や症状が悪化する場合は中止し、専門家に相談してください。
1. 大腿四頭筋(太ももの前)を鍛える
膝を支える最も重要な筋肉が、太ももの前側にある「大腿四頭筋(だいたいしとうきん)」です。この筋肉は膝の天然のサポーターとも呼ばれ、鍛えることで膝への衝撃を吸収してくれます。
おすすめの運動:パテラセッティング
- 仰向けに寝て膝をまっすぐ伸ばします
- 膝の裏で床を押すイメージで太ももに力を入れます
- 5秒キープして、ゆっくり力を抜きます
- これを10回×3セット、朝晩行います
この運動は膝への負担が少なく、水が溜まっている時期でも比較的安全に行える方法です。
2. ハムストリングス(太ももの裏)のストレッチ
太ももの裏が硬いと、膝が完全に伸びきらず、膝関節への負担が増えます。
- 椅子に浅く座り、片脚を前に伸ばします
- 背筋を伸ばしたまま、上体をゆっくり前に倒します
- 太ももの裏に軽い伸びを感じたところで15〜20秒キープ
- 左右各3回ずつ行います
痛みを感じない範囲で、呼吸を止めずに行いましょう。
3. 体重管理を意識する
体重が1kg増えると、歩行時に膝にかかる負荷は約3kg増えるとされています。つまり、5kgの体重増加は膝への約15kgの負荷増加に相当します。
適正体重の維持はBMI25未満が一つの目安です。急激なダイエットは筋力低下につながることがあります。バランスの良い食事と適度な運動を組み合わせて、無理のない範囲で取り組んでみてください。
4. 日常生活での注意点
- 正座を避ける:膝への負担が大きいため、椅子の生活を取り入れましょう
- 階段では手すりを使う:特に下りは膝への負荷が体重の3〜4倍になります
- 長時間の同じ姿勢を避ける:定期的に膝を動かし、関節液の循環を促しましょう
- 適度な運動を続ける:ウォーキングや水中運動は膝に優しい有酸素運動です
⚠️ 注意:セルフケアで改善しない場合や、症状が悪化する場合は、自己判断せずに医療機関を受診してください。理学療法士や医師の指導のもとで適切なリハビリを受けることをおすすめします。
よくある質問(FAQ)
Q1. 膝に溜まった水は自然に引きますか?
A. 軽い炎症や一時的な負荷が原因の場合、安静にすることで自然に引く場合もあります。しかし、変形性膝関節症や半月板損傷など慢性的な原因がある場合は、自然には改善しにくいとされています。1週間以上腫れが引かない場合は、医療機関を受診されることをおすすめします。
Q2. 膝の水を抜くのは痛いですか?
A. 注射針を使用するため、多少の痛みはあります。ただし、多くの場合は短時間で終わり、水を抜いた後は膝の圧迫感が軽くなり楽に感じる方が多いです。不安な場合は、事前に担当医に相談してみてください。
Q3. 膝に水が溜まったとき、冷やすべきですか?温めるべきですか?
A. ケガなどが原因で急に腫れた場合(急性期)は、冷やすのが基本です。保冷剤をタオルで包んで15〜20分程度当てましょう。一方、変形性膝関節症など慢性的な疾患が背景にある場合は、温める方が合うこともあります。判断が難しい場合は、自己判断せずに医療機関で相談してください。
Q4. 運動しても大丈夫ですか?
A. 適度な運動は膝の健康維持にとても重要です。変形性膝関節症診療ガイドライン2023でも、運動療法は最も高い推奨グレードAで評価されています。ただし、強い痛みや腫れがある急性期は安静を優先しましょう。運動の種類や強度については、理学療法士に相談していただくと、個々の状態に合ったプログラムを組むことができます。
Q5. サプリメントやヒアルロン酸は効きますか?
A. グルコサミンやコンドロイチンなどのサプリメントについては、現時点では十分な科学的根拠が確立されていません。ヒアルロン酸の関節内注射は医療機関で行われる治療法の一つですが、効果には個人差があります。気になる方は、担当の医師に相談してみてください。
Q6. 膝の水が溜まりやすい人の特徴はありますか?
A. 一般的に、以下のような方は膝に水が溜まりやすいとされています。50歳以上の方、女性(男性の約1.5〜2倍の有病率)、肥満傾向の方などです。また、膝に過去のケガの経験がある方や、立ち仕事・重い荷物を運ぶ仕事をしている方も注意が必要です。心当たりがある場合は、予防的に膝周りの筋力トレーニングや体重管理に取り組むことをおすすめします。
Q7. 再発を防ぐにはどうしたらいいですか?
A. 再発予防の鍵は「根本原因へのアプローチ」と「膝を支える力の強化」です。大腿四頭筋を中心とした筋力トレーニングの継続、適正体重の維持、膝に過度な負荷をかけない生活習慣の見直しが大切です。また、定期的に専門家にチェックしてもらうことも有効です。リペアルポでは、膝の再発予防を目的としたリハビリプログラムもご提供しています。
まとめ
膝に水が溜まるのは、膝の内部で炎症が起きているサインです。決して珍しいことではなく、多くの方が経験する症状です。
この記事のポイントを整理します。
- 膝の水(関節液)は元々膝の中に存在する大切な液体
- 炎症によって過剰に分泌されると「水が溜まった」状態になる
- 「水を抜くと癖になる」は誤解。根本原因は炎症の持続
- 放置するとかえって炎症が長引くリスクがある
- 運動療法は最も推奨される治療法の一つ
- 日常的な筋力トレーニングと体重管理が再発予防の鍵
もし膝の腫れや痛みが気になる場合は、早めに整形外科を受診してください。原因を正しく把握し、適切な治療とリハビリを受けることが、快適な日常を取り戻す近道です。
「膝の不調が気になるけれど、どこに相談すればいいか分からない」という方は、リペアルポにお気軽にご相談ください。理学療法士が一人ひとりの状態に合わせたリハビリをご提案いたします。
免責事項
記事の目的と性質
本記事は、膝の関節水腫(膝に水が溜まる症状)に関する一般的な健康情報を提供することを目的としています。理学療法士の専門的視点から、科学的根拠に基づいた情報をわかりやすく解説していますが、以下の点にご注意ください。
本記事の限界
- 個別診断の代替不可: 本記事の情報は、あなた個人の症状や状態に対する診断・治療を提供するものではありません
- 医療行為ではない: 記事内容は医療行為や医学的助言ではなく、一般的な情報提供です
- 自己判断のリスク: 本記事の情報のみに基づく自己判断や自己治療は、症状の悪化や重大な健康被害につながる可能性があります
医療機関受診の推奨
以下の場合は、必ず医療機関を受診してください:
- 痛みや不調が続いている場合
- 症状が悪化している場合
- 日常生活に支障が出ている場合
- 持病や既往歴がある場合
- 高齢者や妊娠中の方
医師や理学療法士などの専門家による適切な診断と治療を受けることが最も重要です。
情報の正確性について
本記事は2026年2月時点の最新情報に基づいて作成されており、信頼できる医学的根拠や公的ガイドラインを参照しています。しかし、医学・医療情報は常に更新されており、将来的に内容が変更される可能性があります。
運営者の責任範囲
当施設は、本記事の情報をできる限り正確かつ有用なものとするよう努めていますが、情報の完全性、正確性、有用性、適時性について保証するものではありません。本記事の情報を利用したことにより生じた損害について、当施設は一切の責任を負いかねます。
参考文献
- 日本整形外科学会(監修). 変形性膝関節症診療ガイドライン2023. 南江堂, 2023. https://minds.jcqhc.or.jp/summary/c00793/
- 日本理学療法士協会. 理学療法ハンドブック シリーズ7 変形性膝関節症. https://www.japanpt.or.jp/about_pt/asset/pdf/handbook07_whole_compressed.pdf
- 日本WHO協会. 変形性関節症(ファクトシート). https://japan-who.or.jp/factsheets/factsheets_type/osteoarthritis/
- 日本生活習慣病予防協会. ロコモティブシンドロームの国内の推計患者数(ROAD研究). 2024. https://seikatsusyukanbyo.com/statistics/2024/010811.php
- 健康長寿ネット(長寿科学振興財団). 変形性関節症. https://www.tyojyu.or.jp/net/byouki/henkeiseikansetsushou/about.html
- 日本関節病学会. 初級編「変形性膝関節症」の基本. https://jsjd.info/archives/815
- Kon E, et al. Platelet-rich plasma injections for the management of knee osteoarthritis: The ESSKA-ICRS consensus. Knee Surg Sports Traumatol Arthrosc. 2024;32:2938-2949. https://doi.org/10.1002/ksa.12320
執筆者情報
本記事は、理学療法士の専門的視点から作成しました。科学的根拠に基づいた信頼性の高い情報提供を心がけています。